روماتیسم مفصلی
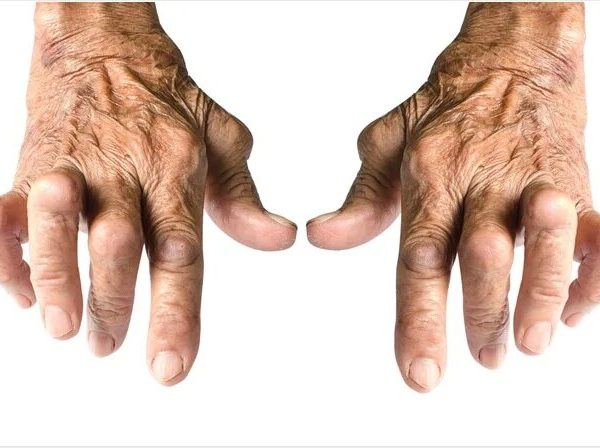
روماتیسم مفصلی عارضه ی التهابی مزمنی است که می تواند بیشتر مفصل های شما را تحت تاثیر قرار دهد. در برخی افراد این عارضه می تواند بسیاری از سیستم های بدن که شامل پوست، چشم ها، ریه ها، قلب و عروق خونی می شود را مبتلا کند.
روماتیسم مفصلی عارضه ایی خودایمنی است و زمانی اتفاق میافتد که سیستم ایمنی بدن شما به اشتباه به بافت بدن حمله می کند.
برخلاف فرسودگی و خوردگی که در نتیجه ی آتروز بوجود می آید، روماتیسم مفصلی می تواند دیواره ی مفاصل شما را تحت تاثیر قرار داده و باعث تورم درناکی می شود که سرانجام منجر به فرسایش استخوان و ناهنجاری مفصلی می شود.
التهاب مرتبط با روماتیسم مفصلی منشا آسیب به دیگر قسمت های بدن است. با اینکه داروهای جدیدتر گزینه های درمانی را به طور چشمگیری بهبود داده اند، روماتیسم مفصلی حاد هنوز می تواند معلولیت های فیزیکی ایجاد کند.

علائم



مفصل حساس به لمس، داغ و متورم از علائم این بیماری است
نشانه ها و علائم روماتیسم مفصلی شامل موارد زیر است :
- مفاصل حساس به لمس، داغ و متورم
- سفتی مفصل که معمولا صبح ها و بعد از بی حرکتی دردناک تر است
- خستگی، تب و بی اشتهایی
روماتیسم مفصلی اولیه معمولا مفاصل کوچکتر، مانند مفاصلی که انگشتان را به دست و انگشتان پا را به پا متصل می کنند تحت تاثیر قرار می دهد.
با پیشگیری روند بیماری، علائم آن معمولا به مچ دست ها، زانوها، مچ های پا، آرنج ها و لگن و کتف ها پخش می شوند. در اکثر مواقع نشانه های این بیماری در مفاصل دو طرف بدن رخ می دهند.
تقریبا 40% افرادی که مبتلا به روماتیسم مفصلی هستند دچار نشانه ها و علائمی می شوند که مفاصل را تحت تاثیر قرار نمی دهد. ناحیه هایی که ممکن است تحت تاثیر قرار بگیرند شامل موارد زیر است :
- پوست
- چشم ها
- ریه ها
- قلب
- کلیه ها
- غدد بزاقی
- بافت عصبی
- مغز استخوان
- عروق خونی
نشانه ها و علائم روماتیسم مفصلی ممکن است شدتی متغیر داشته و حتی ممکن است یک سره نباشد. دوره هایی که بیماری شدت می گیرد (عود بیماری) و دوره های بهبود -زمانی که تورم و درم محو می شوند، متناوب هستند. به مرور زمان روماتیسم مفصلی منجر به بدشکلی و از جا دررفتگی مفاصل می شود.



ریسک فاکتور ها
عواملی که ممکن است احتمال ابتلا به روماتیسم مفصلی را افزایش دهند شامل موارد زیر است :
- جنسیت : بانوان نسبت به آقایان احتمال ابتلا به روماتیسم مفصلی بیشتری دارند.
- سن : روماتیسم مفصلی در هر سنی می تواند رخ دهد، اما در اکثر مواثع علائم آن از میان سالی شروع می شود.
- سابقه ی خانوادگی : اگر عضوی از خانواده ی مبتلا به روماتیسم مفصلی است، ممکن است دیگران احتمال ابتلای بیشتری به روماتیسم مفصلی داشته باشید.
- سیگار کشیدن : سیگار کشیدن احتمال ابتلا به روماتیسم مفصلی را افزایش می دهد، مخصوصا اگر فرد استعداد ژنتیکی برای مبتلا شدن به این بیماری را داشته باشد. همچنین بنظر میاید سیگار کشیدن با حاد تر شدن این بیماری مرتبط باشد.
- وزن اضافه : بنظر می آید افرادی که اضافه وزن دارند احتمال بیشتری برای ابتلا به روماتیسم مفصلی داشته باشند.



سیگار کشیدن خطر ابتلا به این بیماری ار افزایش می دهد



علت ابتلا
روماتیسم مفصلی یک بیماری خود ایمنی است. بطور معمول سیستم ایمنی به محافظت از بدن در برابر عفونت و بیماری کمک می کند. در روماتیسم مفصلی سیستم ایمنی به سلول های سالم بافت های بدن حمله می کند و می تواند باعث ایجاد مشکل در قلب، ریه ها، اعصاب، چشم ها و پوست شود.
پزشکان نمی دانند که چه عاملی باعث شروع این روند می شود، با این حال بنظر میاد که عوامل ژنتیکی منشا آن باشد. درحالی که ژن ها معمولا باعث ایجاد روماتیسم مفصلی نمی شوند، ممکن است بتوانند باعث بروز عکس العمل به عوامل محیطی مانند عفونت با ویروس هایی خاص و باکتری ها شوند. احتمالا این امر منجر به شروع بیماری می شود.



تشخیص


رادیولوژی دست
تشخیص روماتیسم مفصلی در مواحل اولیه ی آن سخت است چراکه نشانه ها و علائم اولیه ی آن شبیه خیلی از بیماری های دیگر است. هیچ آزمایش خونی مستقل یا یافته ی فیزیکی برای تایید تشخیص این بیماری وجود ندارد.
در طول معاینه ی فیزیکی، پزشک مفاصل شما را از نظر تورم، قرمزی و داغی معاینه می کند. او همچنین ممکن است واکنش و قدرت عضلانی شما را ارزیابی کند.
آزمایش خون
افراد مبتلا به روماتیسم مفصلی معمولا سرعت رسوب گلبول قرمز (ESR) یا سطح پروتئین واکنشی C (CRP) بالایی دارند که ممکن است نشانه ی وجود روند التهابی در بدن باشد. دیگر آزمایشات خونی رایج به دنبال عوامل روماتیسمی و آنتی بادی های پپتید سیترولینه ی ضد حلقوی میگردند.



درمان



دارودرمانی یکی از راه های درمانی روماتیسم مفصلی است
روماتیسم مفصلی علاجی ندارد. اما مطالعات بالینی نشان داده است که احتمال بهبود علائم زمانی که درمان به موقع با داروهایی به نام داروهای ضد روماتیسمی اصلاح کننده ی بیماری (DMARDs) شروع میشود، بیشتر است.
دارودرمانی
انواع داروهایی که پزشک بسته به شدت نشانه ها و مدت زمانی که فرد مبتلا به رماتیسم مفصلی بوده است توصیه می کند، شامل موارد زیر است :
- داروهای غیر التهابی غیراستروئیدی (NSAIDs) : این داروها می توانند درد را بهبود و التهاب را کاهش دهند. داروهای غیر التهابی غیراستروئیدی بدون نسخه شامل ایبوپروفن و ناپروکسن سدیم است. داروهای غیر التهابی غیراستروئیدی قوی تر فقط با نسخه قابل استفاده هستند و عوارض جانبی ممکن است شامل ناراحتی معده، مشکلات قلبی و صدمه ی کلیوی باشد.
- استروئید ها : داروهای کورتیکواستروئیدی مانند پریدوزون التهاب و درد را کاهش داده و سرعت آسیب رسیدن به مفصل را کاهش می دهند. عوارض جانبی مصرف این داروها ممکن است شامل نازک شدن استخوان ها، افزایش وزن و دیابت باشد. پزشکان معمولا کورتیکواستروئیدها را برای بهبود سریع علائم تجویز می کنند.
- داروهای مرسوم ضد روماتیسمی اصلاح کننده ی بیماری : این داروها می توانند روند روماتیسم مفصلی را کند کرده و مفاصل و دیگر بافت ها را از آسیب دائمی نجات دهند. داروهای رایج ضد روماتیسمی اصلاح کننده ی بیماری شامل متوترکسات، لفلونوماید، هیدروکسی کلروکین و سولفاسالازین است. عوارض جانبی این داروها متغیر است اما ممکن است شامل آسیب کبدی و عفونت های شدید ریوی شود.
- عوامل بیولوژیکی : که به آنها اصلاح کننده های پاسخ بیولوژیکی نیز می گویند. این انواع جدیدتر داروهای ضد روماتیسمی اصلاح کننده ی بیماری شامل آباتاسپت، آدالیموماب، آناکینرا، سرتولیزوماب، اتانرسپت، گلیموماب، اینفلیکسیماب، ریتوکسیماب، ساریلوماب و توسیلیزوماب می شود. داروهای ضد روماتیسمی اصلاح کننده ی بیماری بیولوژیکی معمولا زمانی که با داروهای مرسوم ضد روماتیسمی اصلاح کننده ی بیماری های مانند متوترکسات ترکیب می شوند بیشترین تاثیر را دارند. این نوع از دارو همچنین احتمال عفونت بیشتری را به همراه دارد.
- داروهای هدفمند مصنوعی ضد روماتیسمی اصلاح کننده ی بیماری : اگر داروهای ضد روماتیسمی اصلاح کننده بیماری مرسوم و بیولوژیکی موثر نبوده اند ممکن است از باریسیتینیب، توفاسیتینیب و آپاداسیتینیب استفاده شود. دوزهای بالاتر توفاسیتینیب می تواند احتمال ایجاد لخته ی خون در ریه ها، مشکلات جدی قلبی و سرطان را افزایش دهد.
تراپی
ممکن است پزشک بیمار را به فیزیوتراپیست یا کاردرمانگری معرفی کند که می تواند با ورزش به انعطاف مفاصل کمک کند. تراپیست همچنین ممکن است راه های جدیدی برای انجام کارهای روزمره معرفی کند که بر مفاصل فشار کمتری وارد می کند. برای مثال ممکن است لازم باشد بجای دست اشیائی را با ساعد بلند کنید.
دستگاه های کمکی می توانند فشار بر روی مفصال دردناک را کاهش دهند. برای مثال چاقوی آشپزخانه با دسته ای راحت می تواند به حفظ مفاصل انگشت ها و مچ کمک کند. برخی از ابزارها مانند قلاب دکمه می تواند لباس پوشیدن را راحتر کند.
جراحی
اگر داروها در جلوگیری از آسیب به مفصل موثر نبوده اند، ممکن است پزشک و بیمار تصمیم به جراحی بگیرند تا مفاصل آسیب دیده بازسازی شوند. جراحی ممکن است به بازگشت قابلیت فرد در استفاده از مفصل کمک کند. همچنین جراحی می تواند درد را کاهش داده و عملکرد مفصل را بهبود دهد.
جراحی روماتیسم مفصلی ممکن است شامل یک یا چند عمل زیر باشد :
- سینوکتومی : جراحی برای برداشتن دیواره ی ملتهب مفصل (سینوویوم) می تواند به کاهش درد و بهبود انعطاف مفصل کمک کند.
- بازسازی تاندون : ممکن است التهاب و آسیب مفصلی باعث شود تاندون های اطراف مفصل شل شده یا پاره شوند. ممکن است جراح بتواند تاندون های اطراف مفصل را تعمیر کند.
- همجوشی مفصل : زمانی که پیوند مفصلی قابل انجام نیست ممکن است جراحی برای همجوشی مفصل توصیه شود تا مفصلی را تثبیت یا مجددا تنظیم کرده و درد را کاهش دهند.
- پیوند کام مفصل : درجراحی پیوند مفصل، جراح شما قسمت های آسیب دیده ی مفصل را جدا کرده و یک پروتز از جنس فلز و پلاستیک را جایگذاری می کند.



پیشگیری
راهی برای پیشگیری از روماتیسم مفصلی وجود ندارد، اما شما می توانید با انجام موارد زیر احتمال آن را کاهش دهید :
- سیگار نکشیدن : بعد از ژن ها، این کار دومین راه قطعی برای کاهش احتمال ابتلا به روماتیسم مفصلی است. برخی از تحقیقات نشان داده است که سیگار کشیدن می تواند این بیماری را حادتر کرده، سرعت روند آن را افزایش داده، و باعث آسیب مفصلی بیشتر شود، مخصوصا اگر سن فرد 55 سال یا کم تر است. اگر چاق و سیگاری هستید، احتمال ابتلا به این بیماری بیشتر می شود.
- از لثه های خود مراقبت کنید : تحقیقات جدید ارتباطی میان روماتیسم مفصلی و بیماری پریودنتال (لثه) نشان داده است. بطور منظم مسواک بزنید و نخ دندان استفاده کنید و برای ویزیت دندان پزشک نوبت بگیرید.
با اینکه راهی برای پیشگیری از این بیماری وجود ندارد، درمان به موقع می تواند درد نشانه ها را کم تر کرده و از آسیب رسیدن به مفاصل جلوگیری کند. به طور ایده آل شما باید درمان را بین 3 تا 6 ماه از وقوع اولین نشانه شروع کنید.
- علائم
-



علائم



مفصل حساس به لمس، داغ و متورم از علائم این بیماری است
نشانه ها و علائم روماتیسم مفصلی شامل موارد زیر است :
- مفاصل حساس به لمس، داغ و متورم
- سفتی مفصل که معمولا صبح ها و بعد از بی حرکتی دردناک تر است
- خستگی، تب و بی اشتهایی
روماتیسم مفصلی اولیه معمولا مفاصل کوچکتر، مانند مفاصلی که انگشتان را به دست و انگشتان پا را به پا متصل می کنند تحت تاثیر قرار می دهد.
با پیشگیری روند بیماری، علائم آن معمولا به مچ دست ها، زانوها، مچ های پا، آرنج ها و لگن و کتف ها پخش می شوند. در اکثر مواقع نشانه های این بیماری در مفاصل دو طرف بدن رخ می دهند.
تقریبا 40% افرادی که مبتلا به روماتیسم مفصلی هستند دچار نشانه ها و علائمی می شوند که مفاصل را تحت تاثیر قرار نمی دهد. ناحیه هایی که ممکن است تحت تاثیر قرار بگیرند شامل موارد زیر است :
- پوست
- چشم ها
- ریه ها
- قلب
- کلیه ها
- غدد بزاقی
- بافت عصبی
- مغز استخوان
- عروق خونی
نشانه ها و علائم روماتیسم مفصلی ممکن است شدتی متغیر داشته و حتی ممکن است یک سره نباشد. دوره هایی که بیماری شدت می گیرد (عود بیماری) و دوره های بهبود -زمانی که تورم و درم محو می شوند، متناوب هستند. به مرور زمان روماتیسم مفصلی منجر به بدشکلی و از جا دررفتگی مفاصل می شود.
- ریسک فاکتور
-



ریسک فاکتور ها
عواملی که ممکن است احتمال ابتلا به روماتیسم مفصلی را افزایش دهند شامل موارد زیر است :
- جنسیت : بانوان نسبت به آقایان احتمال ابتلا به روماتیسم مفصلی بیشتری دارند.
- سن : روماتیسم مفصلی در هر سنی می تواند رخ دهد، اما در اکثر مواثع علائم آن از میان سالی شروع می شود.
- سابقه ی خانوادگی : اگر عضوی از خانواده ی مبتلا به روماتیسم مفصلی است، ممکن است دیگران احتمال ابتلای بیشتری به روماتیسم مفصلی داشته باشید.
- سیگار کشیدن : سیگار کشیدن احتمال ابتلا به روماتیسم مفصلی را افزایش می دهد، مخصوصا اگر فرد استعداد ژنتیکی برای مبتلا شدن به این بیماری را داشته باشد. همچنین بنظر میاید سیگار کشیدن با حاد تر شدن این بیماری مرتبط باشد.
- وزن اضافه : بنظر می آید افرادی که اضافه وزن دارند احتمال بیشتری برای ابتلا به روماتیسم مفصلی داشته باشند.



سیگار کشیدن خطر ابتلا به این بیماری ار افزایش می دهد
- علت ابتلا
-



علت ابتلا
روماتیسم مفصلی یک بیماری خود ایمنی است. بطور معمول سیستم ایمنی به محافظت از بدن در برابر عفونت و بیماری کمک می کند. در روماتیسم مفصلی سیستم ایمنی به سلول های سالم بافت های بدن حمله می کند و می تواند باعث ایجاد مشکل در قلب، ریه ها، اعصاب، چشم ها و پوست شود.
پزشکان نمی دانند که چه عاملی باعث شروع این روند می شود، با این حال بنظر میاد که عوامل ژنتیکی منشا آن باشد. درحالی که ژن ها معمولا باعث ایجاد روماتیسم مفصلی نمی شوند، ممکن است بتوانند باعث بروز عکس العمل به عوامل محیطی مانند عفونت با ویروس هایی خاص و باکتری ها شوند. احتمالا این امر منجر به شروع بیماری می شود.
- تشخیص
-



تشخیص



رادیولوژی دست
تشخیص روماتیسم مفصلی در مواحل اولیه ی آن سخت است چراکه نشانه ها و علائم اولیه ی آن شبیه خیلی از بیماری های دیگر است. هیچ آزمایش خونی مستقل یا یافته ی فیزیکی برای تایید تشخیص این بیماری وجود ندارد.
در طول معاینه ی فیزیکی، پزشک مفاصل شما را از نظر تورم، قرمزی و داغی معاینه می کند. او همچنین ممکن است واکنش و قدرت عضلانی شما را ارزیابی کند.
آزمایش خون
افراد مبتلا به روماتیسم مفصلی معمولا سرعت رسوب گلبول قرمز (ESR) یا سطح پروتئین واکنشی C (CRP) بالایی دارند که ممکن است نشانه ی وجود روند التهابی در بدن باشد. دیگر آزمایشات خونی رایج به دنبال عوامل روماتیسمی و آنتی بادی های پپتید سیترولینه ی ضد حلقوی میگردند.
- درمان
-



درمان



دارودرمانی یکی از راه های درمانی روماتیسم مفصلی است
روماتیسم مفصلی علاجی ندارد. اما مطالعات بالینی نشان داده است که احتمال بهبود علائم زمانی که درمان به موقع با داروهایی به نام داروهای ضد روماتیسمی اصلاح کننده ی بیماری (DMARDs) شروع میشود، بیشتر است.
دارودرمانی
انواع داروهایی که پزشک بسته به شدت نشانه ها و مدت زمانی که فرد مبتلا به رماتیسم مفصلی بوده است توصیه می کند، شامل موارد زیر است :
- داروهای غیر التهابی غیراستروئیدی (NSAIDs) : این داروها می توانند درد را بهبود و التهاب را کاهش دهند. داروهای غیر التهابی غیراستروئیدی بدون نسخه شامل ایبوپروفن و ناپروکسن سدیم است. داروهای غیر التهابی غیراستروئیدی قوی تر فقط با نسخه قابل استفاده هستند و عوارض جانبی ممکن است شامل ناراحتی معده، مشکلات قلبی و صدمه ی کلیوی باشد.
- استروئید ها : داروهای کورتیکواستروئیدی مانند پریدوزون التهاب و درد را کاهش داده و سرعت آسیب رسیدن به مفصل را کاهش می دهند. عوارض جانبی مصرف این داروها ممکن است شامل نازک شدن استخوان ها، افزایش وزن و دیابت باشد. پزشکان معمولا کورتیکواستروئیدها را برای بهبود سریع علائم تجویز می کنند.
- داروهای مرسوم ضد روماتیسمی اصلاح کننده ی بیماری : این داروها می توانند روند روماتیسم مفصلی را کند کرده و مفاصل و دیگر بافت ها را از آسیب دائمی نجات دهند. داروهای رایج ضد روماتیسمی اصلاح کننده ی بیماری شامل متوترکسات، لفلونوماید، هیدروکسی کلروکین و سولفاسالازین است. عوارض جانبی این داروها متغیر است اما ممکن است شامل آسیب کبدی و عفونت های شدید ریوی شود.
- عوامل بیولوژیکی : که به آنها اصلاح کننده های پاسخ بیولوژیکی نیز می گویند. این انواع جدیدتر داروهای ضد روماتیسمی اصلاح کننده ی بیماری شامل آباتاسپت، آدالیموماب، آناکینرا، سرتولیزوماب، اتانرسپت، گلیموماب، اینفلیکسیماب، ریتوکسیماب، ساریلوماب و توسیلیزوماب می شود. داروهای ضد روماتیسمی اصلاح کننده ی بیماری بیولوژیکی معمولا زمانی که با داروهای مرسوم ضد روماتیسمی اصلاح کننده ی بیماری های مانند متوترکسات ترکیب می شوند بیشترین تاثیر را دارند. این نوع از دارو همچنین احتمال عفونت بیشتری را به همراه دارد.
- داروهای هدفمند مصنوعی ضد روماتیسمی اصلاح کننده ی بیماری : اگر داروهای ضد روماتیسمی اصلاح کننده بیماری مرسوم و بیولوژیکی موثر نبوده اند ممکن است از باریسیتینیب، توفاسیتینیب و آپاداسیتینیب استفاده شود. دوزهای بالاتر توفاسیتینیب می تواند احتمال ایجاد لخته ی خون در ریه ها، مشکلات جدی قلبی و سرطان را افزایش دهد.
تراپی
ممکن است پزشک بیمار را به فیزیوتراپیست یا کاردرمانگری معرفی کند که می تواند با ورزش به انعطاف مفاصل کمک کند. تراپیست همچنین ممکن است راه های جدیدی برای انجام کارهای روزمره معرفی کند که بر مفاصل فشار کمتری وارد می کند. برای مثال ممکن است لازم باشد بجای دست اشیائی را با ساعد بلند کنید.
دستگاه های کمکی می توانند فشار بر روی مفصال دردناک را کاهش دهند. برای مثال چاقوی آشپزخانه با دسته ای راحت می تواند به حفظ مفاصل انگشت ها و مچ کمک کند. برخی از ابزارها مانند قلاب دکمه می تواند لباس پوشیدن را راحتر کند.
جراحی
اگر داروها در جلوگیری از آسیب به مفصل موثر نبوده اند، ممکن است پزشک و بیمار تصمیم به جراحی بگیرند تا مفاصل آسیب دیده بازسازی شوند. جراحی ممکن است به بازگشت قابلیت فرد در استفاده از مفصل کمک کند. همچنین جراحی می تواند درد را کاهش داده و عملکرد مفصل را بهبود دهد.
جراحی روماتیسم مفصلی ممکن است شامل یک یا چند عمل زیر باشد :
- سینوکتومی : جراحی برای برداشتن دیواره ی ملتهب مفصل (سینوویوم) می تواند به کاهش درد و بهبود انعطاف مفصل کمک کند.
- بازسازی تاندون : ممکن است التهاب و آسیب مفصلی باعث شود تاندون های اطراف مفصل شل شده یا پاره شوند. ممکن است جراح بتواند تاندون های اطراف مفصل را تعمیر کند.
- همجوشی مفصل : زمانی که پیوند مفصلی قابل انجام نیست ممکن است جراحی برای همجوشی مفصل توصیه شود تا مفصلی را تثبیت یا مجددا تنظیم کرده و درد را کاهش دهند.
- پیوند کام مفصل : درجراحی پیوند مفصل، جراح شما قسمت های آسیب دیده ی مفصل را جدا کرده و یک پروتز از جنس فلز و پلاستیک را جایگذاری می کند.
- پیشگیری
-



پیشگیری
راهی برای پیشگیری از روماتیسم مفصلی وجود ندارد، اما شما می توانید با انجام موارد زیر احتمال آن را کاهش دهید :
- سیگار نکشیدن : بعد از ژن ها، این کار دومین راه قطعی برای کاهش احتمال ابتلا به روماتیسم مفصلی است. برخی از تحقیقات نشان داده است که سیگار کشیدن می تواند این بیماری را حادتر کرده، سرعت روند آن را افزایش داده، و باعث آسیب مفصلی بیشتر شود، مخصوصا اگر سن فرد 55 سال یا کم تر است. اگر چاق و سیگاری هستید، احتمال ابتلا به این بیماری بیشتر می شود.
- از لثه های خود مراقبت کنید : تحقیقات جدید ارتباطی میان روماتیسم مفصلی و بیماری پریودنتال (لثه) نشان داده است. بطور منظم مسواک بزنید و نخ دندان استفاده کنید و برای ویزیت دندان پزشک نوبت بگیرید.
با اینکه راهی برای پیشگیری از این بیماری وجود ندارد، درمان به موقع می تواند درد نشانه ها را کم تر کرده و از آسیب رسیدن به مفاصل جلوگیری کند. به طور ایده آل شما باید درمان را بین 3 تا 6 ماه از وقوع اولین نشانه شروع کنید.

