لوپوس
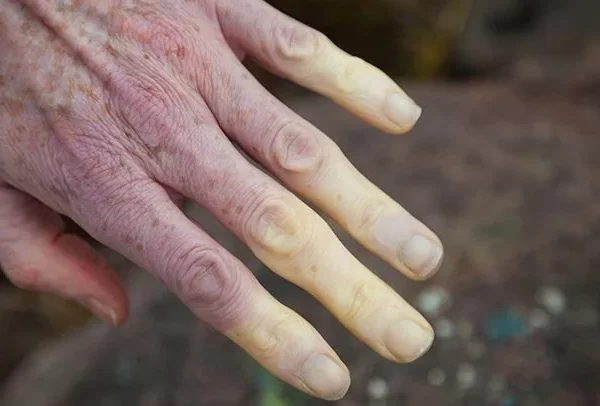
لوپوس بیماری است که زمانی که سیستم ایمنی بدن به بافت ها و اعضای بدن حمله می کند رخ می دهد. التهاب ایجاد شده توسط لوپوس می تواند بسیاری از سیستم های بدن مانند مفاصل، پوست، کلیه ها، سلول های خون، مغز، قلب و ریه ها را دچار کند.
تشخیص لوپوس میتواند دشوار باشد چراکه علائم و نشانه های آن بیماری مشابه دیگر بیماری ها است. رایج ترین نشانه لوپوس، قرمزی صورتی است که مشابه بال های پروانه است که در هر دو گونه مشاهده می شود که در تعداد زیادی از موارد این بیماری رخ می دهد.
برخی از افراد دارای ویژگی هایی هستند که احتمال ابتلا به لوپوس آنان را افزایش می دهد که ممکن است توسط عفونت های، برخی از داروهای خاص یا حتی نور خورشید رخ دهد. با اینکه علاجی برای لوپوس وجود ندارد، روش های درمانی می توانند به کنترل علائم کمک کند.
جزء بیماری های :

علائم
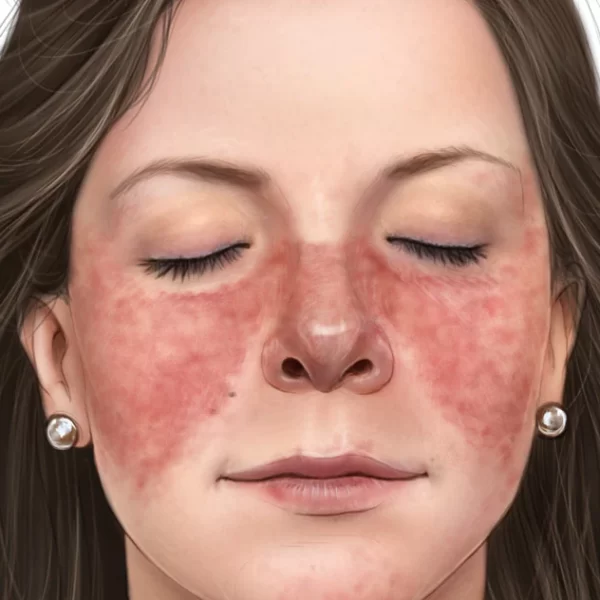


قرمزی صورتی که شکل بال پروانه ایی دارد از علائم این بیماری است
دو مورد مشابه لوپوس وجود ندارد. علائم و نشانه ها ممکن است ناگهانی یا به مرور زمان رخ دهد، ملایم یا شدید باشد و ممکن است موقت یا دائمی باشد. بیشتر افراد مبتلا به این بیماری به طور ملایم مریض شده و دارای دوره هایی از عود علائم و نشانه ها هستند که سپس بهبود میابند یا ممکن است آنها برای مدتی کاملا متوقف شوند.
علائم و نشانه های لوپوسی که شما دچار آن می شوید بسته به قسمتی از بدن دارد که توسط بیمار صدمه دیده است. رایج ترین نشانه ها و علائم این بیماری شامل موارد زیر است :
- خستگی
- تب
- درد، خشکی یا تورم مفصلی
- قرمزی پروانه شکلی بر روی صورت که گونه ها و بینی را در بر می گیرد یا قرمزی های دیگری در دیگر قسمت های بدن
- ضایعه های پوستی که در زمان تماس با نور آفتاب یا بوجود میایند یا وخیم می شوند
- انگشتان دست یا پایی که در زمان سردی یا استرس سفید یا آبی می شوند
- تنگی نفس
- درد ققسه سینه
- چشمان خشک
- سردردها، پریشانی و از دست دادن حافظه



ریسک فاکتور ها
عواملی که ممکن است احتمال لوپوس شما را افزایش دهد شامل موارد زیر است :
- جنسیت شما : لوپوس در زنان بیشتر رایج است
- سن : با اینکه این بیماری همه گروه های سنی را دچار می کند، این بیماری بیشتر در سنین 15 تا 45 سالگی تشخیص داده می شود
- نژاد: لوپوس در افراد سیاه پوست، آمریکای جنوبی و آسیایی رایج تر است



زنان جوان بیشتر مبتلا به این بیماری می شوند



علت ابتلا
این بیماری خودایمنی زمانی رخ می دهد که سیستم ایمنی بدن به بافت های سالم بدن شما حمله می کند. احتمالا لوپوس در نتیجه ترکیبی از عواملی ژنتیکی و عوامل محیطی رخ می دهد.
بنظر میاید افرادی که دارای برخی از عوامل ژنتیکی هستند ممکن است زمانی که در معرض برخی از عوامل محیطی که می توانند منشا لوپوس باشند دچار این بیماری شوند. با این حال منشا بسیاری از موارد این بیماری نامعلوم است. برخی از مواردی که می تواند منجر به لوپوس شود شامل موارد زیر است :
- نور خورشید : در معرض قرار گرفتن نور خورشید ممکن است منجر به ضایعه های پوستی لوپوس یا منجر به وقوع این بیماری در افراد مبتلا به عوامل ژنتیکی هستند شود
- عفونت ها : داشتن عفونتی می تواند لوپوس را ایجاد کند یا منشا بازگشت دوباره این بیماری در برخی از افراد شود
- داروها : لوپوس می تواند توسط برخی از داروهای کنترل فشار خون، داروهای ضدسرع و آنتی بیوتیک ها رخ دهد. افرادی که از طریق داروها دچار لوپوس شده اند معمولا با قطع مصرف دارو منشا بهتر می شوند. در مواردی نادر علائم ممکن است حتی بعد از توقف مصرف دارو منشا ادامه یابد.



تشخیص
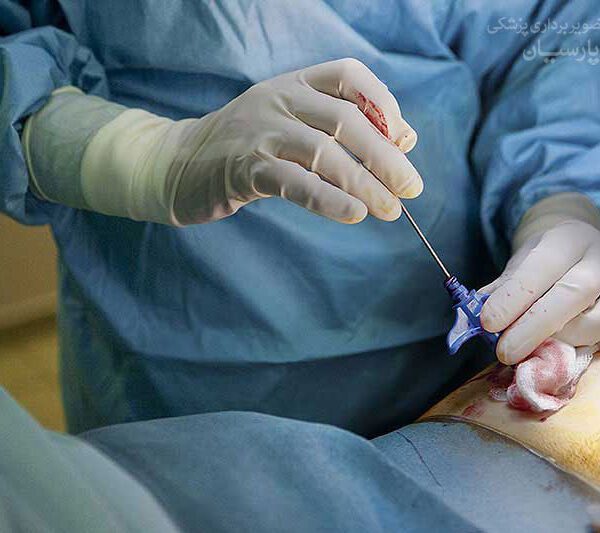


در برخی موارد نمونه برداری از کلیه می تواند لوپوس را تشخیص دهد
تشخیص لوپوس دشوار است چرا که علائم و نشانه های آن بین افراد مبتلا بطور چشم گیری متفاوت است. علائم و نشانه های لوپوس ممکن است به مرور زمان تغییر کند و مشابه بسیار دیگری از بیماری ها شود.
آزمایش خاصی برای تشخیص لوپوس وجود ندارد. ترکیبی از آزمایشات خونی، ادراری، علائم و نشان ها و یافته های مایعان فیزیکی می تواند منجر به تشخیص این بیماری می شود.
آزمایشات
آزمایشات خونی و ادراری ممکن است شامل موارد زیر شود:
- شمارش کامل خون : این آزمایش تعداد سلول های قرمز خون، سلول های سفید خون , پلاکت های خونی و همچنین میزان هماگلوبین، پریوتئینی که در سلول های قرمز خون ایجاد می شود را اندازه گیری می کند. نتایج این آزمایشت ممکن است نشان دهنده کم خونی باشد، که بطور رایج در لوپوس رخ می دهد. تعداد کم سلول های سفید خون یا پلاکت می تواند در لوپوس نیز رخ دهد.
- سرعت رسوب گلبول قرمز : این آزمایش خونی نرخی که سلول های خونی به ته لوله آزمایشی در طول یک ساعت می رسد را اندازه گیری می کند. نرخ سریع تر از عادی نشان دهنده بیماری ایی سیستماتیک مانند لوپوس است. رخ رسوب گلبول قرمز برای هر بیماری تعیین شده نیست و این نرع ممکن است زمانی که مبتلا به لوپوس، عفونت یا عارضه ایی التهابی یا سرطانی باشید افزایش داشته باشد.
- ارزیابی کلیوی و کبدی : آزمایشات خونی می تواند صحت عملکرد کلیوی و کبدی را تعیین کند. لوپوس می تواند بر این اعضا تاثیر بگزارد.
- ارزیابی ادرار : ارزیابی نمونه از ادرار ممکن است میزان سطوح افزایش یافته پروتئین یا گلوبول های قرمز در ادرار را نمایش دهد که در زمانی که لوپوس بر روی کلیه تاثیر میگزارد رخ می دهد.
- آزمایش آنتی بادی ضد هسته ای (ANA) : آزمایش مثبت برای وحود این آنتی بادی ها که توسط سیستم ایمنی بدن شما ایجاد می شود نشان دهنده تحریک سیستم ایمنی است و با اینکه بیشتر افراد مبتلا به لوپوس نتیجه مثبت آنتی بادی ضد هسته ای دارند، بیشتر افرادی که نتیجه مثبت این آزمایش را دارند مبتلا به این بیماری نیستند. اگر نتیجه آنتی بادی ضد هسته ای شما مثبت است، پزشک شما ممکن است آزمایشات دقیق تر آنتی بادی ها توصیه کند.
روش های تصویربرداری
اگر پزشک شما به تحت تاثیر قرار گرفتن لوپوس بر روی ریه ها و قلب شک کند، او ممکن است موارد زیر را توصیه کند :
- رادیولوژی قفسیه سینه : رادیولوژی از قفسه سنیه ممکن است سایه های غیرعادی را نمایش دهد که ممکن است نشان دهنده مایع یا التهاب در ریه های شما باشد.
- اکوکاردیوگرافی : این روش از امواج صوتی برای ایجاد تصاویری از قلب در حال کار استفاده می کند و این روش می تواند مشکلات دریچه ای دیگر قسمت های قلب شما را نمایش دهد.
نمونه برداری
اکوکاردیوگرافی می تواند به کلیه های شما به روش های مختلفی صدمه وارد کند و درمان آنها بسته به نوع صدمه ایی که رخ داده متفاوت است. در برخی از موارد، ارزیابی نمونه ایی کوچک از بافت کلیه برای تشخیص بهترین روش درمانی ضروری است. این نمونه را می تواند از طریق سرنگی یا از طریق برشی کوچک گرفت.
نمونه برداری پوست ممکن است برای تایید تشخیص لوپوسی که پوست را دچار کرده است استفاده شود.



درمان



برای درمان این بیماری از داروهای مختلفی استفاده می شود
درمان لوپوس به علائم و نشانه های شما بستگی دارد. تشخیص اینکه شما باید درمان شوید و چه دارو هایی برای درمان نیاز است نیازمند گفتگویی دقیق با پزشک خود در مورد مزایا و خطرات آن است.
با عود و بهبود علائم، شما و پزشک شما ممکن است داروها یا دوز آنها را تغییر دهید. داروهایی که بطور رایج برای کنترل لوپوس استفاده می شود شامل موارد زیر است :
- داروهای غیر التهابی غیراستروئیدی : داروهای غیرالتهاب غیراستروئیدی بدون نسخه مانند ناپروکسن سدیم و ایبوپروفن ممکن است برای درمان درد، تورم و تب مرتبط با لوپوس استفاده شود. داروهای غیرالتهابی غیراستروئیدی قوی تر با نسخه تجویز می شوند. عوارض جانبی داروهای غیرالتهابی غیراستروئیدی ممکن است شامل خونریزی شکمی، مشکلات کلیوی و افزایش احتمال مشکلات قلبی شود.
- داروهای ضدمالاریا : داروهایی که بطور رایج برای درمان مالاریا استفاده می شوند مانند هیدروکسی کلروکی، بر روی سیستم ایمنی بدن تاثیر گذاشته و می تواند احتمال عود های لوپوس را کاهش دهد. عوارض جانبی این داروها شامل ناراحتی معده و در موارد بسیار نادر صدمه به مردمک چشم شود. معاینات منظم چشمی زمان مصرف این داروهای توصیه می شود.
- کورتیکواستورئید ها : پردنیزون و دیگر انواع کورتیکواستروئید ها می توانند التهاب این بیماری را بهود دهد. دوز های بالای استروئید هایی مانند متیل پردنیزولون معمولا برای کنترل بیماری جدی که مغز یا کلیه های شما را دچار می کند استفاده می شود. عوارض جانبی این دارو شامل کاهش وزن، کبود شدن سریع، نازک شدن استخوان ها، فشار خون بالا، دیابت و افزایش احتمال عفونت می شود. احتمال عوارض جانبی با دوز بالاتر و مدت زمان بیشتر این داروها افزایش می یابد.
- مهارکننده های سیستم ایمنی بدن : داروهایی که سیستم ایمنی بدن را مهار می کند ممکن است در موارد شدید لوپوس موثر باشند. نمونه هایی از این داروها شامل آزاتیوپرین، مایکوفنولات، متوترکسات، سیکلوسپورین و لفلونوماید می شود. عوارض جانبی احتمال شامل افزاش احتمال عفونت، صدمه کبدی، کاهش باروری و افزایش احتمال سرطان است.
- داروهای بیولوژیک : این دارو نوعی متفاوت از دارودرمانی است، بلیموماب از طریق تزریق وارد بدن می شود و علائم لوپوس را در برخی از افراد کاهش می دهد. عوارض جانبی آن شامل حالت تهوع، اسهال و عفونت می شود. در موارد نادر شدیدتر شدن افسردگی ممکن است رخ دهد.
در آزمایشات بالینی، ووکلوسپورین در درمان لوپوس موثر بوده است.



پیشگیری
با اینکه لوپوس قابل پیشگیری نیست، افراد مبتلا به لوپوس می توانند موارد زیر را برای مدیریت بیماری و جلوگیری یا کاهش تعداد وقوع دوره های عود لوپوس انجام دهند :
- مصرف داروهایی که پزشک برای افراد مبتلا به لوپوس تجویز کرده است مفید میباشید. مصرف داروی های لوپوس به همان نحوی که تجویز شده اند حتی زمانی که فرد مبتلا احساس مریضی نمی کند به پیشگیری عود لوپوس و کاهش عوارض جانبی کمک می کند.
- در معرض قرار گرفتن نورهای فرابنفش نور خورشید یا دیگر منبع های نور می تواند منجر به دوره های عود شود. دوری از نور خورشید بین ساعات 10 صبح تا 4 بعد از ظهر، استفاده از ضدآفتاب بصورت روزمره و پوشیدن لباس هایی که در برابر نور خورشید محافظت می کند می تواند از وقوع لوپوس توسط نور فرابنفش کمک کنند.
- استرس و خستگی عاطفی می تواند منجر به وقوع عود لوپوس شود. افرادی که مبتلا به لوپوس هستند باید به اندازه کافی استراحت کنند. پیشگیری از استرس به وسیله برنامه ریزی قبل از فعالیت ها و کمک خواستن می تواند در پیشگیری از عود لوپوس کمک کند.
- با اینکه رژیم غذایی خاصی برای افراد مبتلا به لوپوس وجود ندارد، مصرف غذاهای مغذی مانند میوجات و سبزیجات تازه، غلات و میزان متوسطی از پروتئین مانند گوشت قرمز، ماهی و لوبیا ها اهمیت بالایی دارد. افراد مبتلا به لوپوس باید از خوردن یونجه جلوگیری کنند چراکه خوردن آن با عود لوپوس مرتبط است.



دوری از نور خورشید در پیشگیری از این بیماری موثر است
- علائم
-



علائم



قرمزی صورتی که شکل بال پروانه ایی دارد از علائم این بیماری است
دو مورد مشابه لوپوس وجود ندارد. علائم و نشانه ها ممکن است ناگهانی یا به مرور زمان رخ دهد، ملایم یا شدید باشد و ممکن است موقت یا دائمی باشد. بیشتر افراد مبتلا به این بیماری به طور ملایم مریض شده و دارای دوره هایی از عود علائم و نشانه ها هستند که سپس بهبود میابند یا ممکن است آنها برای مدتی کاملا متوقف شوند.
علائم و نشانه های لوپوسی که شما دچار آن می شوید بسته به قسمتی از بدن دارد که توسط بیمار صدمه دیده است. رایج ترین نشانه ها و علائم این بیماری شامل موارد زیر است :
- خستگی
- تب
- درد، خشکی یا تورم مفصلی
- قرمزی پروانه شکلی بر روی صورت که گونه ها و بینی را در بر می گیرد یا قرمزی های دیگری در دیگر قسمت های بدن
- ضایعه های پوستی که در زمان تماس با نور آفتاب یا بوجود میایند یا وخیم می شوند
- انگشتان دست یا پایی که در زمان سردی یا استرس سفید یا آبی می شوند
- تنگی نفس
- درد ققسه سینه
- چشمان خشک
- سردردها، پریشانی و از دست دادن حافظه
- ریسک فاکتور
-



ریسک فاکتور ها
عواملی که ممکن است احتمال لوپوس شما را افزایش دهد شامل موارد زیر است :
- جنسیت شما : لوپوس در زنان بیشتر رایج است
- سن : با اینکه این بیماری همه گروه های سنی را دچار می کند، این بیماری بیشتر در سنین 15 تا 45 سالگی تشخیص داده می شود
- نژاد: لوپوس در افراد سیاه پوست، آمریکای جنوبی و آسیایی رایج تر است



زنان جوان بیشتر مبتلا به این بیماری می شوند
- علت ابتلا
-



علت ابتلا
این بیماری خودایمنی زمانی رخ می دهد که سیستم ایمنی بدن به بافت های سالم بدن شما حمله می کند. احتمالا لوپوس در نتیجه ترکیبی از عواملی ژنتیکی و عوامل محیطی رخ می دهد.
بنظر میاید افرادی که دارای برخی از عوامل ژنتیکی هستند ممکن است زمانی که در معرض برخی از عوامل محیطی که می توانند منشا لوپوس باشند دچار این بیماری شوند. با این حال منشا بسیاری از موارد این بیماری نامعلوم است. برخی از مواردی که می تواند منجر به لوپوس شود شامل موارد زیر است :
- نور خورشید : در معرض قرار گرفتن نور خورشید ممکن است منجر به ضایعه های پوستی لوپوس یا منجر به وقوع این بیماری در افراد مبتلا به عوامل ژنتیکی هستند شود
- عفونت ها : داشتن عفونتی می تواند لوپوس را ایجاد کند یا منشا بازگشت دوباره این بیماری در برخی از افراد شود
- داروها : لوپوس می تواند توسط برخی از داروهای کنترل فشار خون، داروهای ضدسرع و آنتی بیوتیک ها رخ دهد. افرادی که از طریق داروها دچار لوپوس شده اند معمولا با قطع مصرف دارو منشا بهتر می شوند. در مواردی نادر علائم ممکن است حتی بعد از توقف مصرف دارو منشا ادامه یابد.
- تشخیص
-



تشخیص



در برخی موارد نمونه برداری از کلیه می تواند لوپوس را تشخیص دهد
تشخیص لوپوس دشوار است چرا که علائم و نشانه های آن بین افراد مبتلا بطور چشم گیری متفاوت است. علائم و نشانه های لوپوس ممکن است به مرور زمان تغییر کند و مشابه بسیار دیگری از بیماری ها شود.
آزمایش خاصی برای تشخیص لوپوس وجود ندارد. ترکیبی از آزمایشات خونی، ادراری، علائم و نشان ها و یافته های مایعان فیزیکی می تواند منجر به تشخیص این بیماری می شود.
آزمایشات
آزمایشات خونی و ادراری ممکن است شامل موارد زیر شود:
- شمارش کامل خون : این آزمایش تعداد سلول های قرمز خون، سلول های سفید خون , پلاکت های خونی و همچنین میزان هماگلوبین، پریوتئینی که در سلول های قرمز خون ایجاد می شود را اندازه گیری می کند. نتایج این آزمایشت ممکن است نشان دهنده کم خونی باشد، که بطور رایج در لوپوس رخ می دهد. تعداد کم سلول های سفید خون یا پلاکت می تواند در لوپوس نیز رخ دهد.
- سرعت رسوب گلبول قرمز : این آزمایش خونی نرخی که سلول های خونی به ته لوله آزمایشی در طول یک ساعت می رسد را اندازه گیری می کند. نرخ سریع تر از عادی نشان دهنده بیماری ایی سیستماتیک مانند لوپوس است. رخ رسوب گلبول قرمز برای هر بیماری تعیین شده نیست و این نرع ممکن است زمانی که مبتلا به لوپوس، عفونت یا عارضه ایی التهابی یا سرطانی باشید افزایش داشته باشد.
- ارزیابی کلیوی و کبدی : آزمایشات خونی می تواند صحت عملکرد کلیوی و کبدی را تعیین کند. لوپوس می تواند بر این اعضا تاثیر بگزارد.
- ارزیابی ادرار : ارزیابی نمونه از ادرار ممکن است میزان سطوح افزایش یافته پروتئین یا گلوبول های قرمز در ادرار را نمایش دهد که در زمانی که لوپوس بر روی کلیه تاثیر میگزارد رخ می دهد.
- آزمایش آنتی بادی ضد هسته ای (ANA) : آزمایش مثبت برای وحود این آنتی بادی ها که توسط سیستم ایمنی بدن شما ایجاد می شود نشان دهنده تحریک سیستم ایمنی است و با اینکه بیشتر افراد مبتلا به لوپوس نتیجه مثبت آنتی بادی ضد هسته ای دارند، بیشتر افرادی که نتیجه مثبت این آزمایش را دارند مبتلا به این بیماری نیستند. اگر نتیجه آنتی بادی ضد هسته ای شما مثبت است، پزشک شما ممکن است آزمایشات دقیق تر آنتی بادی ها توصیه کند.
روش های تصویربرداری
اگر پزشک شما به تحت تاثیر قرار گرفتن لوپوس بر روی ریه ها و قلب شک کند، او ممکن است موارد زیر را توصیه کند :
- رادیولوژی قفسیه سینه : رادیولوژی از قفسه سنیه ممکن است سایه های غیرعادی را نمایش دهد که ممکن است نشان دهنده مایع یا التهاب در ریه های شما باشد.
- اکوکاردیوگرافی : این روش از امواج صوتی برای ایجاد تصاویری از قلب در حال کار استفاده می کند و این روش می تواند مشکلات دریچه ای دیگر قسمت های قلب شما را نمایش دهد.
نمونه برداری
اکوکاردیوگرافی می تواند به کلیه های شما به روش های مختلفی صدمه وارد کند و درمان آنها بسته به نوع صدمه ایی که رخ داده متفاوت است. در برخی از موارد، ارزیابی نمونه ایی کوچک از بافت کلیه برای تشخیص بهترین روش درمانی ضروری است. این نمونه را می تواند از طریق سرنگی یا از طریق برشی کوچک گرفت.
نمونه برداری پوست ممکن است برای تایید تشخیص لوپوسی که پوست را دچار کرده است استفاده شود.
- درمان
-



درمان



برای درمان این بیماری از داروهای مختلفی استفاده می شود
درمان لوپوس به علائم و نشانه های شما بستگی دارد. تشخیص اینکه شما باید درمان شوید و چه دارو هایی برای درمان نیاز است نیازمند گفتگویی دقیق با پزشک خود در مورد مزایا و خطرات آن است.
با عود و بهبود علائم، شما و پزشک شما ممکن است داروها یا دوز آنها را تغییر دهید. داروهایی که بطور رایج برای کنترل لوپوس استفاده می شود شامل موارد زیر است :
- داروهای غیر التهابی غیراستروئیدی : داروهای غیرالتهاب غیراستروئیدی بدون نسخه مانند ناپروکسن سدیم و ایبوپروفن ممکن است برای درمان درد، تورم و تب مرتبط با لوپوس استفاده شود. داروهای غیرالتهابی غیراستروئیدی قوی تر با نسخه تجویز می شوند. عوارض جانبی داروهای غیرالتهابی غیراستروئیدی ممکن است شامل خونریزی شکمی، مشکلات کلیوی و افزایش احتمال مشکلات قلبی شود.
- داروهای ضدمالاریا : داروهایی که بطور رایج برای درمان مالاریا استفاده می شوند مانند هیدروکسی کلروکی، بر روی سیستم ایمنی بدن تاثیر گذاشته و می تواند احتمال عود های لوپوس را کاهش دهد. عوارض جانبی این داروها شامل ناراحتی معده و در موارد بسیار نادر صدمه به مردمک چشم شود. معاینات منظم چشمی زمان مصرف این داروهای توصیه می شود.
- کورتیکواستورئید ها : پردنیزون و دیگر انواع کورتیکواستروئید ها می توانند التهاب این بیماری را بهود دهد. دوز های بالای استروئید هایی مانند متیل پردنیزولون معمولا برای کنترل بیماری جدی که مغز یا کلیه های شما را دچار می کند استفاده می شود. عوارض جانبی این دارو شامل کاهش وزن، کبود شدن سریع، نازک شدن استخوان ها، فشار خون بالا، دیابت و افزایش احتمال عفونت می شود. احتمال عوارض جانبی با دوز بالاتر و مدت زمان بیشتر این داروها افزایش می یابد.
- مهارکننده های سیستم ایمنی بدن : داروهایی که سیستم ایمنی بدن را مهار می کند ممکن است در موارد شدید لوپوس موثر باشند. نمونه هایی از این داروها شامل آزاتیوپرین، مایکوفنولات، متوترکسات، سیکلوسپورین و لفلونوماید می شود. عوارض جانبی احتمال شامل افزاش احتمال عفونت، صدمه کبدی، کاهش باروری و افزایش احتمال سرطان است.
- داروهای بیولوژیک : این دارو نوعی متفاوت از دارودرمانی است، بلیموماب از طریق تزریق وارد بدن می شود و علائم لوپوس را در برخی از افراد کاهش می دهد. عوارض جانبی آن شامل حالت تهوع، اسهال و عفونت می شود. در موارد نادر شدیدتر شدن افسردگی ممکن است رخ دهد.
در آزمایشات بالینی، ووکلوسپورین در درمان لوپوس موثر بوده است.
- پیشگیری
-



پیشگیری
با اینکه لوپوس قابل پیشگیری نیست، افراد مبتلا به لوپوس می توانند موارد زیر را برای مدیریت بیماری و جلوگیری یا کاهش تعداد وقوع دوره های عود لوپوس انجام دهند :
- مصرف داروهایی که پزشک برای افراد مبتلا به لوپوس تجویز کرده است مفید میباشید. مصرف داروی های لوپوس به همان نحوی که تجویز شده اند حتی زمانی که فرد مبتلا احساس مریضی نمی کند به پیشگیری عود لوپوس و کاهش عوارض جانبی کمک می کند.
- در معرض قرار گرفتن نورهای فرابنفش نور خورشید یا دیگر منبع های نور می تواند منجر به دوره های عود شود. دوری از نور خورشید بین ساعات 10 صبح تا 4 بعد از ظهر، استفاده از ضدآفتاب بصورت روزمره و پوشیدن لباس هایی که در برابر نور خورشید محافظت می کند می تواند از وقوع لوپوس توسط نور فرابنفش کمک کنند.
- استرس و خستگی عاطفی می تواند منجر به وقوع عود لوپوس شود. افرادی که مبتلا به لوپوس هستند باید به اندازه کافی استراحت کنند. پیشگیری از استرس به وسیله برنامه ریزی قبل از فعالیت ها و کمک خواستن می تواند در پیشگیری از عود لوپوس کمک کند.
- با اینکه رژیم غذایی خاصی برای افراد مبتلا به لوپوس وجود ندارد، مصرف غذاهای مغذی مانند میوجات و سبزیجات تازه، غلات و میزان متوسطی از پروتئین مانند گوشت قرمز، ماهی و لوبیا ها اهمیت بالایی دارد. افراد مبتلا به لوپوس باید از خوردن یونجه جلوگیری کنند چراکه خوردن آن با عود لوپوس مرتبط است.



دوری از نور خورشید در پیشگیری از این بیماری موثر است

